Deborah Moreira*
O Brasil vive neste momento uma escassez de imunizantes para o novo coronavírus, consequência de equívocos em logística que têm comprometido a vacinação.
O primeiro desses erros foi ter apostado todas as fichas numa única vacina, a do Laboratório AstraZeneca, da Universidade de Oxford, que acabou atrasando a importação do Ingrediente Farmacêutico Ativo (IFA). Faltou planejamento integrado, que teria antecipado todos os cenários possíveis, inclusive os mais catastróficos, o que daria ao País um leque de possibilidades para contornar a crise atual. É o que apontam especialistas ao Jornal do Engenheiro.
Atuando há 15 anos nesse segmento, sendo os últimos seis como gerente no setor farmacêutico, Eder Frois explica: “Existem quatro grandes macroprocessos na logística: compra, produção, distribuição e logística reversa. Um quinto processo integra todos esses, que é o planejamento integrado.”
 Eder Frois: não comprar com antecedência foi erro grave. Foto: Acervo pessoal Mestrando do Programa de Engenharia de Produção e Manufatura da Faculdade de Ciências Aplicadas da Universidade Estadual de Campinas (Unicamp), ele considera um “erro grave” o Brasil não ter efetivado a compra das vacinas no momento em que os fabricantes sinalizaram com resultados positivos nas primeira e segunda fases de testes clínicos, entre julho e agosto de 2020.
Eder Frois: não comprar com antecedência foi erro grave. Foto: Acervo pessoal Mestrando do Programa de Engenharia de Produção e Manufatura da Faculdade de Ciências Aplicadas da Universidade Estadual de Campinas (Unicamp), ele considera um “erro grave” o Brasil não ter efetivado a compra das vacinas no momento em que os fabricantes sinalizaram com resultados positivos nas primeira e segunda fases de testes clínicos, entre julho e agosto de 2020.
“Tão importante quanto o desenvolvimento da vacina é fazer com que ela chegue à população. Antes da parte operacional, deveria ter ocorrido o planejamento”, reforça o especialista em análise de processos logísticos.
O médico sanitarista Gonzalo Vecina Neto, ex-presidente da Agência Nacional de Vigilância Sanitária (Anvisa), ratifica que assumir o compromisso de aquisição naquele momento era um risco necessário. “Ninguém comprou vacina sem no mínimo saber como estavam os primeiros resultados. Em geral, quando as fases 1 e 2 dão certo, já é um indicativo que a fase 3 também dará”, aponta ele, que é professor da Faculdade de Saúde Pública da Universidade de São Paulo (USP).
No Brasil, Instituto Butantan e Fundação Oswaldo Cruz (Fiocruz), respectivamente dos governos estadual e federal, correram esse risco ao assinarem acordos de compra de IFA e de troca de tecnologia, prevendo envase do insumo e produção local. O primeiro apostou na Coronavac, do laboratório chinês Sinovac Biotech, e o segundo, na do Laboratório AstraZeneca, da Inglaterra.
Atraso e desorganização
No País, estão sendo vacinadas em média 250 a 300 mil pessoas por dia. Número inexpressivo, se comparado a campanhas nacionais. Em 2010, na imunização contra o vírus H1N1, foram 100 milhões de pessoas em três meses. Em 2020, vacinaram-se quase 80 milhões contra a gripe, também em um trimestre. Uma média de 1 milhão ao dia.
Agravante em meio à pandemia são os adiamentos e recusas feitos pelo Ministério da Saúde (MS). Seu Plano Nacional de Imunização de Operacionalização da Vacinação contra a Covid-19, publicado em 16 de dezembro último, já está na quarta edição, sofrendo diversas modificações. A principal delas diz respeito à disponibilização das vacinas, espinha dorsal do plano.
Isso porque o Ministério segue em negociação com diversas farmacêuticas, sendo elas Janssen, Moderna, Gamaleya, Pfizer, Sputnik V, dentre outras. Ainda assim, a Campanha Nacional de Vacinação contra a Covid-19 teve início no dia 18 de janeiro de 2021.
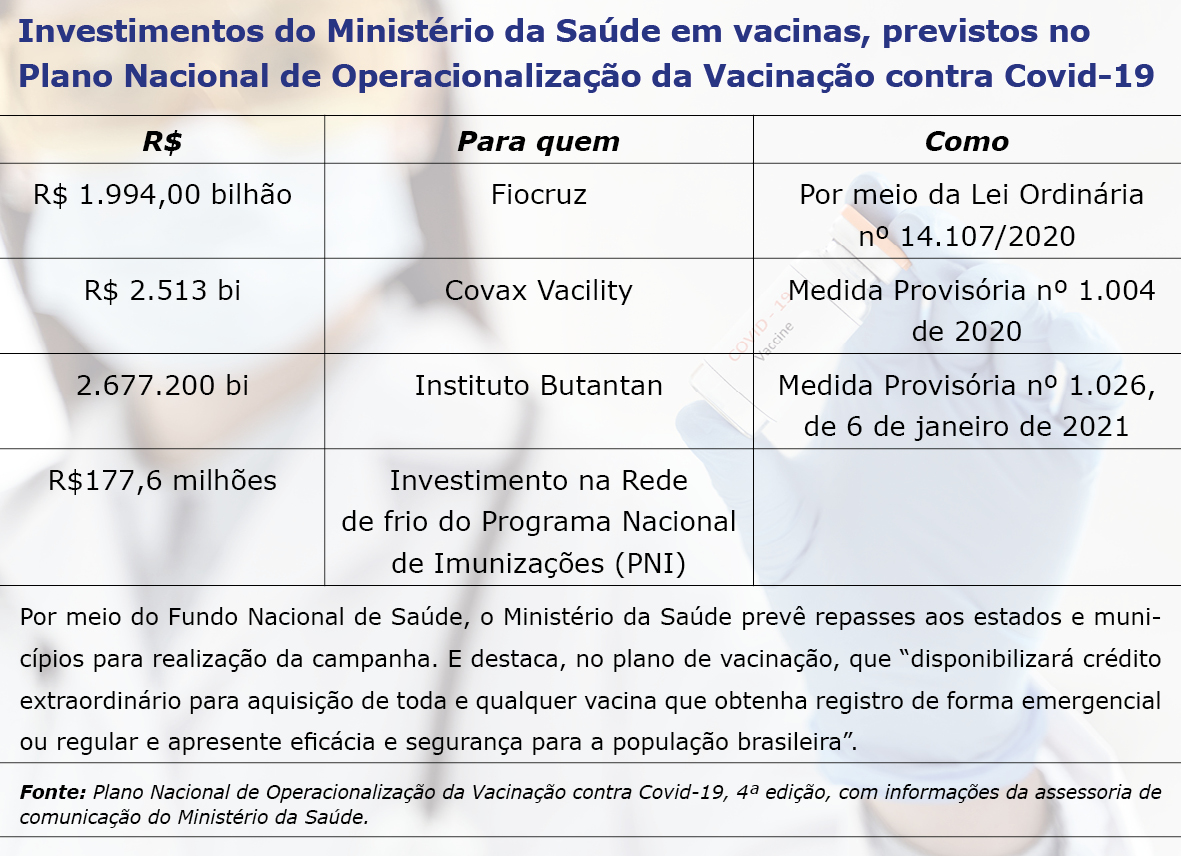
No plano, o MS prevê obter 350 milhões de doses para o ano, sendo 102,4 milhões até julho próximo e mais 110 milhões (já em produção nacional) entre agosto e dezembro da vacina proveniente da parceria da Fiocruz com o laboratório de Oxford. Também conta com 46 milhões de doses da Coronavac no primeiro semestre deste ano e 54 milhões no segundo semestre.
Na primeira versão do plano havia previsão de que o Brasil receberia 70 milhões de doses da Pfizer-BioNTech, cujo registro definitivo foi dado somente em 23 de fevereiro pela Anvisa, a qual estendeu a autorização para importação às clínicas privadas. Na atual situação emergencial, o Sistema Único de Saúde (SUS) deve usar inclusive as que não forem adquiridas diretamente pelo governo, de acordo com a Constituição Federal.
Naquele momento inicial, o governo brasileiro recusou a remessa, alegando falta de garantias. A Pfizer fez uma segunda oferta de 2 milhões de doses. No entanto, o MS divulgou nota em 23 de janeiro afirmando ter novamente recusado, desta vez por ser pouca quantidade, o que "causaria frustração em todos os brasileiros". O total, porém, é exatamente o mesmo que foi importado da AstraZeneca.
Devido à falta de vacinas, o Brasil precisou recorrer ao Covax Facility, consórcio de nações ricas, liderado pela Organização Mundial da Saúde (OMS), para ajudar países em situação de vulnerabilidade econômica e social como Nigéria, Congo e Haiti. Segundo o governo federal, serão disponibilizadas 42,5 milhões de doses, sendo 10 milhões até julho. Mais 20 milhões foram negociadas para obtenção da Covaxin, da Precisa Medicamentos, em parceria com o laboratório indiano Barat Biotech.
O governo brasileiro também recusou lotes maiores que foram ofertados pelo Butantan no ano passado. O primeiro ofício encaminhado à pasta, em 30 de julho de 2020, propunha 60 milhões de doses de vacinas prontas para entrega ainda em 2020 e 100 milhões para 2021, conforme afirmado pelo diretor do instituto, Dimas Covas, em coletiva de imprensa no dia 19 de fevereiro último.
Mau uso do sistema
“Nesse ritmo atual, vamos levar mais de quatro anos para vacinar toda a população alvo da campanha. Temos um sistema eficiente na cadeia logística da imunização, reconhecido internacionalmente, poderíamos ter feito melhor uso”, diz Frois, referindo-se ao Programa Nacional de Imunização (PNI), criado pelo governo federal em 1973.
Até agora, as vacinas só podem ser aplicadas em pessoas maiores de 18 anos, já que não foram feitos testes em crianças, adolescentes e gestantes. Segundo o Instituto Brasileiro de Geografia e Estatística (IBGE), esse grupo soma 159,1 milhões de brasileiros.
O PNI viabiliza a logística de aproximadamente 300 milhões de doses dos 47 imunobiológicos distribuídos anualmente, segundo dados do Ministério da Saúde. A rede conta com uma central nacional, 27 estaduais, 273 regionais e aproximadamente 3.342 municipais, além de 38 mil salas de imunização, que podem se ampliar para 50 mil, e 52 Centros de Referência para Imunobiológicos Especiais (Crie).
Alguns desses centros nas capitais teriam capacidade de se estruturar rapidamente para receber por exemplo a da Pfizer-BioNTech, que exige um armazenamento a menos 70 graus celsius. É o que afirma a epidemiologista Carla Domingues, que coordenou o PNI de 2011 a 2019.
Além disso, a fabricante desenvolveu um contêiner pequeno que mantém a vacina por até 30 dias com gelo seco, que precisa ser reposto. Depois desse período, a vacina pode ficar em uma geladeira comum, de dois a oito graus celsius, por até cinco dias. Com isso, os grandes centros urbanos poderiam usar as vacinas da Pfizer. As da AstraZeneca e Coronavac, armazenadas em geladeira comum, seriam enviadas para regiões afastadas.
Outra medida que poderia ter dado agilidade e confiabilidade neste momento seria um pré-cadastro bem feito, que coibiria os fura-filas e evitaria o desperdício, como vem ocorrendo em cidades como Rio de Janeiro, que, por falta de um planejamento diário na convocação do público-alvo, perdeu doses da vacina da AstraZeneca, que vem numa ampola de 10ml e só pode ser aplicada até seis horas após aberta.
As vacinas em geral possuem duas doses, têm tempos de intervalo diferentes e não são intercambiáveis. Ou seja, é preciso ainda ter o cuidado de fazer o registro nominal para garantir que a pessoa, quando retornar ao posto, tome a mesma vacina. Uma medida simples que facilitaria esse controle teria sido o envio de doses de um mesmo fabricante.
Outras estratégias
Domingues é categórica: “Para ter celeridade diante dessa situação pandêmica, precisaríamos vacinar entre 1,5 milhão e 2 milhões por dia.”
 Carla Domingues: novas estratégias na distribuição. Foto: Acervo pessoalEla acrescenta: “É preciso ter um olhar diferenciado para essa campanha. Tem muita coisa para explicar à população. Onde estão as campanhas informativas no rádio e TV? A gente achar que a nossa estrutura do SUS é suficiente para dar conta dessa complexidade é um erro. Não é. É uma operação de guerra. Precisa ter outras estratégias para intensificar o fluxo.”
Carla Domingues: novas estratégias na distribuição. Foto: Acervo pessoalEla acrescenta: “É preciso ter um olhar diferenciado para essa campanha. Tem muita coisa para explicar à população. Onde estão as campanhas informativas no rádio e TV? A gente achar que a nossa estrutura do SUS é suficiente para dar conta dessa complexidade é um erro. Não é. É uma operação de guerra. Precisa ter outras estratégias para intensificar o fluxo.”
Entre elas, cita contratação de mais profissionais, convocação de estudantes de enfermagem e até das Forças Armadas para apoio, bem como ampliar o número de postos de vacinação para agilizar e respeitar o distanciamento social com sistema drive-thru ou mesmo em ginásios.
“Teremos a vacinação contra a Influenza (H1N1) em abril, maio e junho. Além disso, não podemos abandonar o calendário das crianças. Os mesmos profissionais farão todo esse trabalho?”, questiona Domingues, que lembra que o número de crianças vacinadas vem caindo ano a ano. Em 2020, a média foi de 70% de cobertura, muito abaixo dos últimos anos, de 90% a 95%.
A orientação da OMS para a vacinação da gripe, que tem praticamente a mesma população alvo neste momento (profissionais da saúde, idosos e pessoas com comorbidade), é aplicá-la entre as duas doses do imunizante contra a Covid-19, com um intervalo de 14 dias. Ou seja, serão três idas ao posto.
Domingues e outros especialistas estimam ao Jornal do Engenheiro que para ganhar velocidade é preciso ter pelo menos 30 milhões de doses por mês. Para eles, há uma ordem que deveria ter sido seguida, de forma escalonada, principalmente após ter sido detectado o atraso na importação do IFA vindo da China – acordo com a Fiocruz previa 15 milhões de doses do insumo em janeiro.
Primeiro, o País deveria ter comprado uma grande quantidade de vacinas prontas para aplicação, e de fornecedores diferentes. Em um segundo momento entrariam no cronograma as vacinas resultantes do IFA envasado aqui, que levam cerca de 30 dias para ficar prontas, após a chegada do insumo ao Brasil.
 Vecina Neto: Butantan e Fiocruz correram risco necessário. Foto: Acervo pessoalPor fim, haverá produção das vacinas aqui, mas somente em 2022, após o processo de transferência tecnológica e de atualização das fábricas do Butantan e Fiocruz. “É preciso criar uma área totalmente nova, porque se trata de biotecnologia, diferente da indústria farmoquímica que junta e separa elementos”, detalha Vecina.
Vecina Neto: Butantan e Fiocruz correram risco necessário. Foto: Acervo pessoalPor fim, haverá produção das vacinas aqui, mas somente em 2022, após o processo de transferência tecnológica e de atualização das fábricas do Butantan e Fiocruz. “É preciso criar uma área totalmente nova, porque se trata de biotecnologia, diferente da indústria farmoquímica que junta e separa elementos”, detalha Vecina.
Apesar de as fábricas ficarem prontas em setembro próximo, devido aos trâmites burocráticos de contratação, produção e licenciamento, só haverá vacinas feitas no País entre seis e oito meses após a inauguração.
Algumas empresas têm mais capacidade de produção e outras de envase, como Novartis e Sanofi. No Brasil, existem pelo menos duas fábricas com capacidade de envase, além de Fiocruz e Butantan: Libbs e Cristália.
“Não sabemos se temos esse gargalo neste momento. O que temos certeza é que a Fiocruz já recebeu o IFA para produzir 2 milhões de doses, e o Butantan está recebendo e envasando”, completa o médico sanitarista. Ambos fabricantes brasileiros afirmam ter capacidade para alcançar 15 milhões de doses envasadas, cada um, ao mês.


Distribuição de insumos
Com um cenário de escassez de vacinas, o Ministério da Saúde precisaria ter ainda revisto sua estratégia na distribuição dos insumos. Para Domingues, o governo deveria ter concentrado em regiões mais críticas, como Manaus. “Deveria haver uma vacinação mais extensiva na população idosa e com comorbidades em Manaus, o que surtiria um impacto imediato”, afirma. E completa: “Se já tivéssemos feito isso em janeiro a situação estaria bem melhor. Além de ser uma questão humanitária, seria possível evitar que essa nova variante encontrada lá circulasse no restante do País.”
 Miguel Garay-Malpartida: falta investimento em ciência. Foto: Acervo pessoalO biólogo Miguel Garay-Malpartida, professor da USP, acrescenta que há uma corrida contra o tempo neste momento, e que é preciso adquirir o maior número de vacinas de outros fabricantes e enviá-las principalmente às regiões de maior prevalência, já que as disponíveis não são neutralizantes – ou seja, mesmo imunizados vão continuar transmitindo o vírus, com menor carga viral. “Se fossem neutralizantes, talvez não seria relevante por onde começar, mas sim obter velocidade para garantir a cobertura vacinal e a imunidade de rebanho.” Na sua avaliação, consequentemente, esta última “será atingida infelizmente com o decorrer da doença, somado às pessoas vacinadas”.
Miguel Garay-Malpartida: falta investimento em ciência. Foto: Acervo pessoalO biólogo Miguel Garay-Malpartida, professor da USP, acrescenta que há uma corrida contra o tempo neste momento, e que é preciso adquirir o maior número de vacinas de outros fabricantes e enviá-las principalmente às regiões de maior prevalência, já que as disponíveis não são neutralizantes – ou seja, mesmo imunizados vão continuar transmitindo o vírus, com menor carga viral. “Se fossem neutralizantes, talvez não seria relevante por onde começar, mas sim obter velocidade para garantir a cobertura vacinal e a imunidade de rebanho.” Na sua avaliação, consequentemente, esta última “será atingida infelizmente com o decorrer da doença, somado às pessoas vacinadas”.
Mundo desigual
Para além dos graves equívocos em logística no Brasil, Kenneth Carleton Frazier, presidente da farmacêutica Merck, fez um alerta nos primeiros meses da pandemia sobre dois grandes problemas mundiais. “Em primeiro lugar, estamos vivendo em um tempo de ultranacionalismo em que os países querem pegar o que está disponível e dizer: 'Vou usá-lo primeiro na minha própria população', em vez de usá-lo primeiro nas populações globais em maior risco", disse em entrevista ao portal de notícias da Universidade de Harvard.
Foi o que fizeram países ricos, que compraram o suficiente para imunizar três vezes sua população em 2021 – no caso do Canadá, cinco vezes. O levantamento é da Oxfam, juntamente com outras organizações, como Anistia Internacional e Justiça Global. “Enquanto os países mais ricos, que representam 14% da população global, já garantiram 53% de todas as vacinas mais promissoras até agora [...], 67 países em desenvolvimento – alguns dos quais estão entre os mais pobres do mundo – só terão vacinas suficientes para imunizar uma em cada dez pessoas em 2021”, destaca a Oxfam Brasil em seu site.
A segunda dificuldade apontada por Frazier é alcançar escala na produção para dar conta de uma população mundial de 7,5 bilhões, em mais de 200 países, no menor tempo possível, atendendo regiões onde as pessoas não podem pagar.
 No País, estão sendo vacinadas apenas 250 a 300 mil pessoas por dia. Foto: Brasil 61
No País, estão sendo vacinadas apenas 250 a 300 mil pessoas por dia. Foto: Brasil 61
Ranking global
No ritmo atual, o Brasil tem vacinado até o momento 3,43 pessoas a cada 100. Apesar disso, está em sétimo lugar no ranking de melhor índice per capita no mundo, o que revela a drástica situação global.
No topo está Israel, com 88,79 vacinados para cada 100 pessoas – a cobertura, no entanto, excluiu 5 milhões de pessoas (palestinos residentes em Gaza e Cisjordânia), o que vem sendo objeto de contestação pela Organização das Nações Unidas (ONU). Para imunizar a sua população, o País garantiu a compra com antecedência e fechou um acordo com a Pfizer para receber grandes quantidades do seu produto em troca de compartilhamento de informações sobre os efeitos e reações. Depois, vêm os Emirados Árabes Unidos (57,31), Reino Unido (27,86), Estados Unidos (19,65) e Chile (16,22). Os dados são do dia 23 de fevereiro. Há atualizações constantes. É possível acompanhar em Our World in Data (Owid).
Luis F. López-Calva, diretor regional do Programa das Nações Unidas para o Desenvolvimento (Pnud) da América Latina e Caribe, declarou recentemente a uma agência de notícias que uma campanha de vacinação bem-sucedida precisa reunir três fatores: dispor de recursos financeiros para adquirir as vacinas; ter boa estratégia na distribuição das doses e ter capacidade institucional e estrutura governamental para implementá-la.
“O grande problema do Brasil é o não investimento em ciência. Se comparado com outros países do Brics [China, Rússia e Índia], estamos muito aquém até mesmo da África do Sul, que neste momento tem projetos nacionais com investimento forte para fazer um sistema de vigilância genômica. É por isso que foi identificada a variante sul-africana”, declara Garay-Malpartida, que ressalta que a de Manaus só foi descoberta porque o País “pegou carona na parceria com o laboratório do Reino Unido”. Não é um estudo nacional.
“Se tivéssemos investido há 20 anos, não só em vacinas, mas nas diversas áreas da ciência, fazendo a ponte com empresas biotecnológicas ou incentivando de alguma forma, nossa realidade seria outra”, conclui o biólogo.
* Colaborou Jéssica Silva
Foto no destaque da matéria: Carla Domingues, epidemiologista. Crédito: Marcelo Camargo/Agência Brasil
Tabelas: Jéssica Silva e Eliel Almeida











